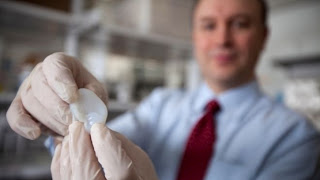
Avec l'impression 3D, il semble que les choses que vous pouvez faire ne sont limitées que par votre imagination. La dernière innovation: une oreille artificielle 3D-imprimé.
Elle ressemble et fonctionne comme une oreille humaine normale. Créé en injectant un gel constitué de cellules vivantes d'oreille de vache et de collagène dans un moule d'injection. Les oreilles de remplacement actuels sont souvent faits de nervures récolté d'un patient - un processus difficile et douloureux.
L'oreille, qui ressemble et fonctionne comme une oreille humaine normale, a été créée en injectant des cellules vivantes dans un moule d'injection. Au cours des trois mois, chaque oreille a progressé de cartilage dans la forme de son moule. Ces oreilles ersatz pourrait remplacer les oreilles des enfants atteints de malformations congénitales, c'est ce que les chercheurs rapportent en ligne aujourd'hui (20 février) dans la revue PLoS ONE.
"Le remplacement d'oreille issu de la bio-ingénierie comme ceci aiderait aussi les personnes qui ont perdu tout ou une partie de leur oreille externe dans un accident ou au cours d'un cancer», co-auteur Jason Spector, un chirurgien plastique au Weill Cornell Medical College à New York, a déclaré dans un communiqué. Si les oreilles se révèlent sûres et efficaces, il pourrait être possible d'implanter une dans l'être humain dans environ trois ans, Spector a dit.
Les enfants ayant une malformation appelée microtie ayant une oreille interne intacte, mais une oreille externe qui ne parvient pas à se développer pleinement, causant une perte auditive. La prévalence varie entre un peu moins de un pour un maximum de quatre bébés pour 10.000 naissances, selon les pays.
Les oreilles artificielles ont été faites en produisant une image numérique 3D de l'oreille intacte d'un enfant dans une imprimante 3D pour produire un moule en forme d'oreille. Puis les scientifiques ont injecté un gel constitué de cellules vivantes d'oreilles de vache et de collagène (une substance utilisée pour faire la gélatine) dans le moule.
L'ensemble du processus a pris moins de deux jours: une demi-journée pour concevoir le moule, un jour pour l'imprimer, une demi-heure pour injecter le gel, et 15 minutes pour lui permettre de fixer.
Ensuite, les chercheurs ont implanté les oreilles fabriquées sur le dos des rats, où les oreilles ont grandi pendant un à trois mois. Aussi bizarre que cela puisse paraître, ce n'est pas la première fois que les scientifiques ont développé les oreilles sur des rongeurs, comme un modèle pour les oreilles qui poussent naturellement.
En médecine, en remplacement courants d'oreilles sont faits d'un matériau en forme de mousse de polystyrène en forme de nervure récolté d'un patient. Celui-ci est difficile et douloureux, et produit rarement une oreille qui fonctionne bien ou un aspect naturel.
L'avantage d'oreilles de rechange 3D-imprimés est qu'ils pourraient être faites sur commande, en utilisant des moules de l'oreille normale du patient (s'ils en ont un) ou à partir de celle d'une personne de taille semblable.
Les chercheurs travaillent actuellement sur la croissance des cellules du cartilage d'oreille dans le laboratoire, ce qui réduirait les chances de rejet de tissus.
Elle ressemble et fonctionne comme une oreille humaine normale. Créé en injectant un gel constitué de cellules vivantes d'oreille de vache et de collagène dans un moule d'injection. Les oreilles de remplacement actuels sont souvent faits de nervures récolté d'un patient - un processus difficile et douloureux.
L'oreille, qui ressemble et fonctionne comme une oreille humaine normale, a été créée en injectant des cellules vivantes dans un moule d'injection. Au cours des trois mois, chaque oreille a progressé de cartilage dans la forme de son moule. Ces oreilles ersatz pourrait remplacer les oreilles des enfants atteints de malformations congénitales, c'est ce que les chercheurs rapportent en ligne aujourd'hui (20 février) dans la revue PLoS ONE.
"Le remplacement d'oreille issu de la bio-ingénierie comme ceci aiderait aussi les personnes qui ont perdu tout ou une partie de leur oreille externe dans un accident ou au cours d'un cancer», co-auteur Jason Spector, un chirurgien plastique au Weill Cornell Medical College à New York, a déclaré dans un communiqué. Si les oreilles se révèlent sûres et efficaces, il pourrait être possible d'implanter une dans l'être humain dans environ trois ans, Spector a dit.
Les enfants ayant une malformation appelée microtie ayant une oreille interne intacte, mais une oreille externe qui ne parvient pas à se développer pleinement, causant une perte auditive. La prévalence varie entre un peu moins de un pour un maximum de quatre bébés pour 10.000 naissances, selon les pays.
Les oreilles artificielles ont été faites en produisant une image numérique 3D de l'oreille intacte d'un enfant dans une imprimante 3D pour produire un moule en forme d'oreille. Puis les scientifiques ont injecté un gel constitué de cellules vivantes d'oreilles de vache et de collagène (une substance utilisée pour faire la gélatine) dans le moule.
L'ensemble du processus a pris moins de deux jours: une demi-journée pour concevoir le moule, un jour pour l'imprimer, une demi-heure pour injecter le gel, et 15 minutes pour lui permettre de fixer.
Ensuite, les chercheurs ont implanté les oreilles fabriquées sur le dos des rats, où les oreilles ont grandi pendant un à trois mois. Aussi bizarre que cela puisse paraître, ce n'est pas la première fois que les scientifiques ont développé les oreilles sur des rongeurs, comme un modèle pour les oreilles qui poussent naturellement.
En médecine, en remplacement courants d'oreilles sont faits d'un matériau en forme de mousse de polystyrène en forme de nervure récolté d'un patient. Celui-ci est difficile et douloureux, et produit rarement une oreille qui fonctionne bien ou un aspect naturel.
L'avantage d'oreilles de rechange 3D-imprimés est qu'ils pourraient être faites sur commande, en utilisant des moules de l'oreille normale du patient (s'ils en ont un) ou à partir de celle d'une personne de taille semblable.
Les chercheurs travaillent actuellement sur la croissance des cellules du cartilage d'oreille dans le laboratoire, ce qui réduirait les chances de rejet de tissus.